진료과 소개
세계 최고 수준의 대동맥혈관 수술, 유전성대동맥질환의 가족단위 치료
말판증후군·유전성대동맥질환센터에서는 다양한 임상과들과의 정보 교환과 긴밀한 협의 진료를 통해 환자들에게 세계 최고 수준의 대동맥 수술과 가족 단위의 치료 및 관리를 제공하고자 합니다.
흉부대동맥류(Thoracic aorta aneurysm)는 대동맥이 풍선처럼 커지는 질환으로, 국내 연도별 환자 수는 2010년 1,434명, 2015년 2,869명, 2020년 4,192명으로 5년마다 2배씩 환자 수가 증가하고 있습니다.
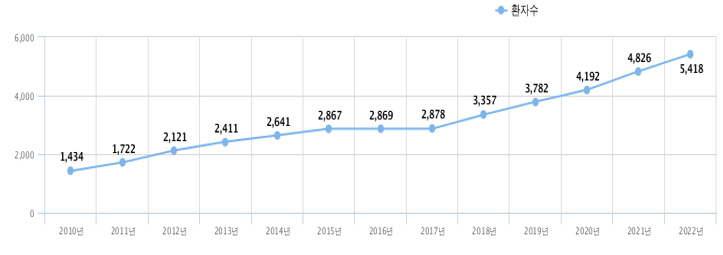
▲ 연도별 흉부대동맥류 환자수 추이 (출처: 건강보험심사평가원 자료)
문제는 흉부대동맥류 환자의 20~25%는 유전질환에 의한 흉부대동맥류(Hereditary thoracic aorta aneurysm)가 원인입니다. 실제로 대동맥질환의 진단이 늘면서 유전성대동맥질환 환자의 진단도 같이 늘고 있습니다. 한 예로 건강보험심사평가원 자료에 의하면 대표적인 유전성대동맥질환인 말판증후군의 환자수가 매년 증가하고 있습니다.
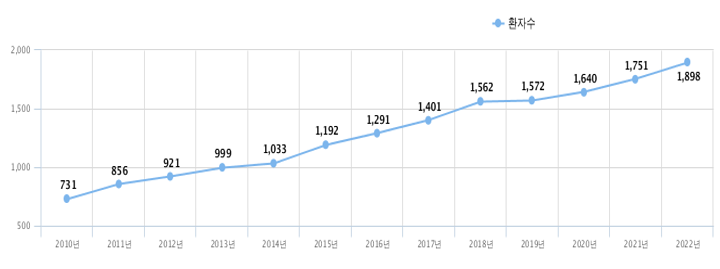
▲ 연도별 말판증후군 환자수 추이 (출처: 건강보험심사평가원 자료)
이는 분명 과거와 다른 양상입니다. 1990년대 전까지만 해도 대동맥질환은 ‘침묵의 암살자’로 증상 없이 지내면서 진단이 잘되지 않다가 대동맥박리증 또는 대동맥파열로 급사하는 경우가 많았습니다. 하지만, 단층전산화촬영(CT)이 보편화되면서 대동맥질환의 진단이 쉬워졌고 대동맥 수술도 전문화되면서 수술 성적이 비약적으로 상승하였습니다. 뒤이어, 2000년대 이후로 발전한 분자유전학적 진단 기술의 발전으로 ‘차세대염기서열분석(NGS; Next-Generation Sequencing)’이 등장하였고, 유전성 질환의 진단이 정교해지고 신속해졌습니다. 유전자 진단 기술의 발전은 정밀의학이라는 개념과 함께 희귀질환에 대한 유전체 분석이 용이해지면서 말판증후군을 제외한 다른 유전성대동맥질환의 진단도 늘기 시작했습니다.
이런 배경으로 이대대동맥혈관병원은 연간 약 600례 및 10년간 약 3,000례가 넘는 대동맥 수술 및 시술 경험을 가진 전문 의료진을 통해서 단순히 대동맥혈관만 치료하는데 그치는 것이 아니라 유전성대동맥질환을 정밀 진단하고 환자들에게 더 정확한 유전 상담과 가족 상담을 제공하여 가족 단위로 치료하고자 ‘말판증후군·유전성대동맥질환센터를 열게 되었습니다.
말판증후군은 가장 역사가 깊고 대표적인 유전성대동맥질환입니다. 1896년 처음 보고되었고, 한세기가 지난 1991년에 이르러서야 분자유전학적 기술로 FBN1 유전자 이상이 말판증후군의 원인으로 밝혀졌습니다. 이후 2010년에 진단기준을 새롭게 개정하면서 유전자 검사가 진단 기준의 새로운 축을 담당하게 되었습니다.
증후군이란, 증상들의 무리를 일컫는 말입니다. 말판증후군의 경우는 FBN1 유전자 변이로 대동맥 문제, 눈 문제, 척추 문제, 심장 문제, 흉곽 기형과 기흉 등 다양한 증상들이 다양한 조합으로 나타납니다. 따라서, 때로는 단순히 임상적으로 드러나는 표현형만으로는 진단이 쉽지 않습니다. 2010년 개정된 Ghent nosology 진단 기준에 의하면 다양한 증상을 기준으로 하면서 유전자 진단을 새로운 기준으로 추가하면서 유전형과 표현형의 연관성을 확인할 수 있게 되었고 진단이 용이해졌습니다.
진단 기준을 개괄적으로 보여드리면 다음과 같습니다.
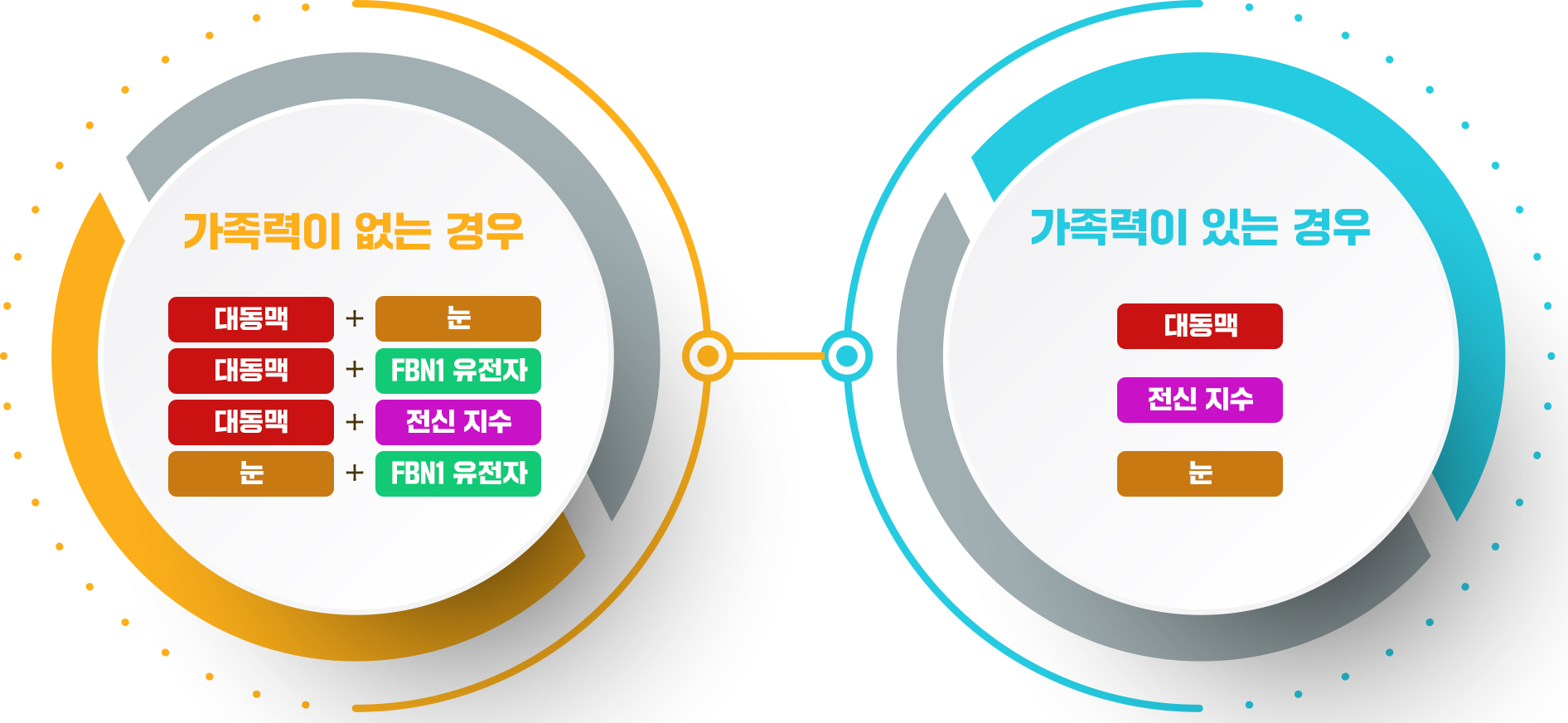
가족력을 기준으로 가족 중에 말판증후군 환자가 없을 경우 1) 대동맥 문제, 2) 눈 문제, 3) FBN1 유전자 이상, 4) 전신 지수 7점 이상 중 두 가지 조합을 만족하면 말판증후군으로 진단하고,
가족 중에 말판증후군 환자가 있는 경우 1) 대동맥 문제, 2) 눈 문제, 3) 전신 지수 7점 이상 중 하나만 만족해도 말판증후군으로 진단합니다.
이론적으로 말판증후군 환자 자녀의 50%는 말판증후군일 수 있으며, 흉부대동맥류가 증상 없이 커지다가 대동맥박리증으로 발병하는 시기가 10대부터 60대까지 다양하기에 말판증후군으로 진단을 받은 환자들은 클리닉에서 가족 단위의 유전 상담과 꾸준한 관리 및 추적관찰이 필요합니다.
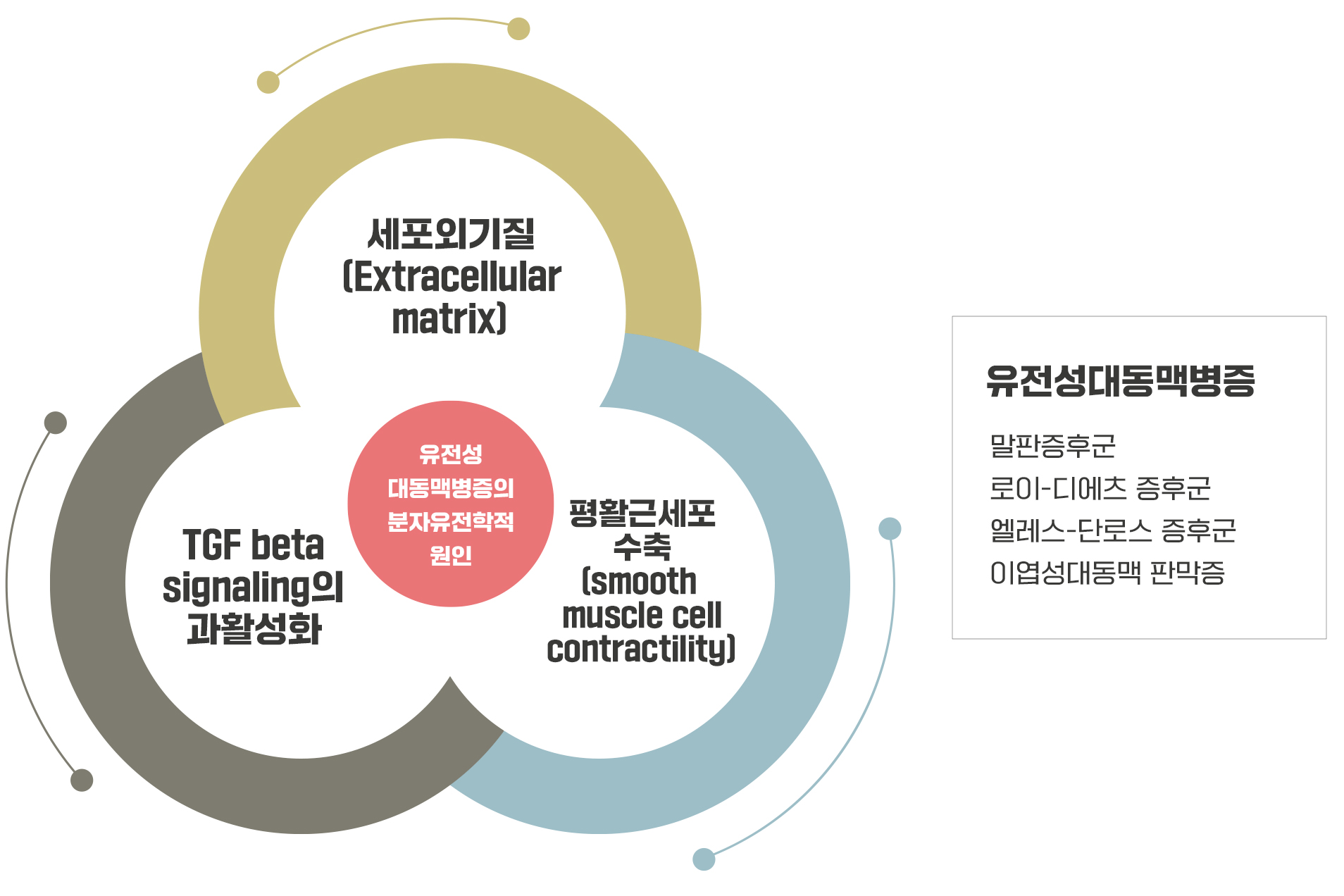
유전자 변이에 의한 흉부대동맥류는 말판증후군만 있는 것이 아닙니다. 2000년대부터 말판증후군의 분자유전학적 연구의 연장선상으로 1) TGF beta signaling의 과활성화, 2) 세포외기질(Extracellular matrix) 인자, 그리고 3) 평활근세포 수축(smooth muscle cell contractility) 인자 등 다수의 관련 유전자 변이가 흉부대동맥류의 원인이라는 것이 밝혀졌습니다. 이렇게 FBN1 유전자를 제외한 새롭게 발견된 유전자 변이에 의한 대동맥 질환을 유전성대동맥질환(Hereditary Aortic Disease)으로 통칭해서 진단합니다. 현재는 유전성대동맥질환의 원인 유전자들이 약 50개 정도 밝혀졌고, 계속적으로 발견되고 있습니다.
이런 원인 유전자들은 몇 가지 특징이 있습니다.
첫째로, 대부분 우성 유전을 보여 50%의 확률로 다음 세대에 유전성대동맥질환이 전달됩니다.
둘째로, 원인 유전자들 대부분이 결합조직과 관련이 있어 원인 유전자의 변이가 대동맥 문제 외에도 피부, 뼈, 관절, 심장, 혈관 조직에 문제를 일으키면서 다양한 증상들이 나타나게 됩니다.
셋째, 증상들의 다양한 조합인 증후군의 형태가 많고 모호한 증상들이 많아 의심해야지만 진단할 수 있습니다.
그나마 역사성과 대표성을 지닌 말판증후군은 진단 기준이 잘 정립되어 있지만, 다른 유전성대동맥질환은 진단 기준이 명확하지 않아 유전자 검사를 해야 진단할 수 있습니다. 유전자 검사가 중요한 이유입니다.
임상에서 유전성대동맥질환을 진단할 때는 세심한 진찰과 다양한 검사들이 필요합니다.
1) 가족이나 친척 중에 심장 또는 대동맥 수술을 받았는지, 2) 과거에 눈 또는 척추 문제, 흉곽기형 및 기흉 등 결합조직질환과 관련하여 치료받은 적이 있는지, 3) 비교적 젊은 나이(50세 미만)에 대동맥질환이 발병했는지, 4) CT 및 심장초음파 등의 영상 기법을 통해 유전성 대동맥 질환의 특징이 있는지, 그리고 5) 유전자 검사를 통해 원인 유전자가 발견되었는지 등 다양하고 복합적인 방법을 활용합니다. 그리고 이런 임상 정보와 유전 정보를 해석하는 작업이 필요합니다.
문제는 임상 정보와 유전 정보 사이의 불일치가 적지 않기에 대동맥 및 결합조직을 다루는 임상과들과 유전 정보를 다루는 진단유전학과 사이의 긴밀한 협의를 통한 정밀 진단이 필요합니다. 그리고 대부분의 질환이 증후군이기에 대동맥 문제가 있으면 심장혈관외과, 눈 문제가 있으면 안과, 흉곽 기형 또는 기흉이 있으면 흉부외과, 척추 및 관절문제가 있으면 정형외과 등 다양한 임상과에서 치료 및 관리가 필요합니다. 가족 계획의 일부로 임신과 출산을 위해서는 산부인과, 원인 유전자의 변이를 가진 자녀의 관리 및 추적관찰을 위해서 소아청소년과와의 긴밀한 협조 또한 필요합니다. 마지막으로 환자와 가족을 위한 교육 및 복지에 대한 정보 제공도 중요합니다.
따라서, 말판증후군·유전성대동맥질환센터에서는 이렇게 다양한 임상과들과의 정보 교환과 긴밀한 협의 진료를 통해 환자들에게 세계 최고 수준의 대동맥 수술과 가족 단위의 치료 및 관리를 제공하고자 합니다.
 Banner Title
Banner Title





